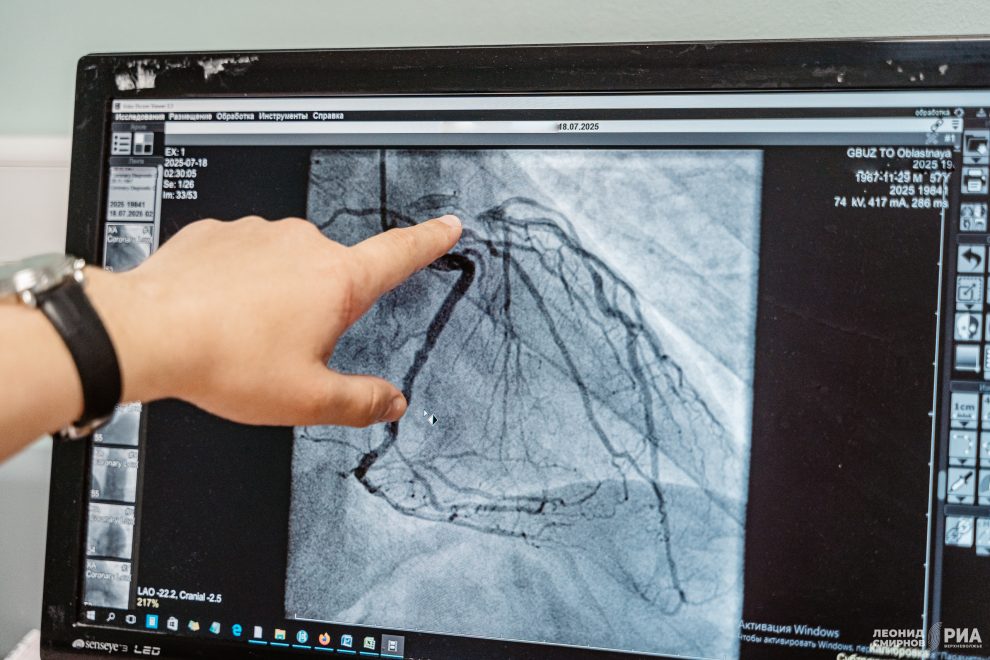
До 15 пациентов с острым коронарным синдромом в отдельные дни госпитализируют в Региональный сосудистый центр (РСЦ). Инфаркт не только остается одним из самых распространенных заболеваний, он «молодеет».
За прошлый год в Региональном сосудистом центре прошло лечение 3500 больных. Цифра огромная. Еще в начале 2000-х годов наше здравоохранение не справлялось с таким количеством больных с инсультами и инфарктами. Многих после оказания первой помощи просто оставляли дома, так как доктора опасались, что пациенту может стать хуже при транспортировке.
Сейчас ситуация изменилась коренным образом. Какие результаты достигнуты в лечении сердечно-сосудистых заболеваний, рассказал главный внештатный специалист по неотложной кардиологии Тверской области, заведующий кардиологическим отделением с палатой реанимации и интенсивной терапии (ПРИТ) областной клинической больницы, доцент кафедры госпитальной терапии Тверского государственного медуниверситета Роберт Рабинович.

Поставлено на поток
Существенный прогресс в работе кардиологической службы в Тверской области произошел в 2010 году. Верхневолжье в числе первых регионов вошло в федеральную программу по совершенствованию оказания медицинской помощи больным с сосудистыми заболеваниями. Именно благодаря ей на базе ОКБ был открыт Региональный сосудистый центр. На тот момент в центре уже функционировало отделение рентгенхирургических методов диагностики и лечения, дополнительно было открыто отделение неотложной кардиологии на 30 коек, которое возглавил Роберт Рабинович.
До 2010 г. операции стентирования сосудов сердца также проводились, но они были единичны. Теперь же их поставили на поток. В настоящее время по количеству операций тверской РСЦ занимает 4-е место в России среди 650 других инвазивных сосудистых центров.
Однако выполнение стентирования далеко не всегда позволяет предотвратить осложнения инфаркта, очень важно обеспечить необходимое медикаментозное сопровождение, а в ряде случаев – квалифицированную помощь кардиолога-интенсивиста. В первый год работы сосудистого центра удалось добиться заметного снижения летальности у больных с инфарктом благодаря внедрению прикроватной эхокардиографии и неинвазивной вентиляции легких. В дальнейшем более половины коллектива кардиологов прошли обучение в клинической интернатуре по специальности «анестезиология и реанимация», в интенсивной терапии внедрены методы вспомогательной поддержки пациентов с тяжелыми расстройствами системы кровообращения.
Пятикратный рост
– Благодаря этому удалось добиться значительного снижения уровня летальности у больных с острыми формами ишемической болезни сердца до 5,5 процента, – поясняет Роберт Михайлович. – Помимо этого была проведена большая работа по созданию собственного реанимационного отделения на 18 койко-мест, что позволило улучшить интенсивное ведение пациентов. Синхронно с этим изменилась маршрутизация: мы стали больше брать тяжелых больных со всей области. Но, самое главное, у нас есть все возможности для того, чтобы их лечить. Нашим опытом работы даже заинтересовались в других регионах, а также в научно-медицинском исследовательском центре имени академика Чазова.
В последующие годы удалось значительно увеличить количество коек и кадровый состав кардиологического отделения с ПРИТ Регионального сосудистого центра. На данный момент он рассчитан на 90 коек, здесь трудятся 35 высококвалифицированных врачей. Это позволило повысить пропускную способность больницы до 300 госпитализаций на круглосуточном стационаре в месяц. Для сравнения: до 2010 года мы могли принять на лечение не больше 70 пациентов.
Конечно, уровень нагрузки по количеству пролеченных
случаев, а также по тяжести поступающих больных с тем, что было ранее, несопоставим. Получается, что добились примерно 5–6-кратного роста. При таком потоке пациентов нагрузка на врачей, несмотря на большой коллектив, порой возрастает вдвое.
Не теряя минуты
Теперь бригада «скорой помощи» по поводу каждого случая боли в груди у пациентов передает электрокардиограмму и клинические данные в дистанционный центр. Он находится тут же в отделении и здесь круглосуточно дежурит врач-кардиолог.
– Если он видит, что у пациента есть признаки острого тромбоза
с полной окклюзией (закупоркой), то такой пациент едет к нам напрямую, в каком бы отдаленном районе он ни находился, – объяснят Роберт Михайлович. – Одновременно происходит взаимодействие со «Скорой помощью», где мы узнаем о пациенте, и принимается решение о тактике его лечения и возможностях эвакуации. Если пациент настолько тяжелый, что эвакуировать напрямую в ОКБ невозможно, используются возможности санитарной авиации.
Если врач по кардиограмме видит, что произошла острая тромботическая закупорка сосудов у пациента где-то на периферии нашего региона, чтобы не терять время при транспортировке, проводится процедура догоспитального тромболизиса. Это позволяет снизить риск осложнений и летального исхода.
– Мы лечим пациента не по принципу: лечу, как считаю нужным, как это было раньше, а опираемся на научно-доказательную базу, которая обсуждается экспертами, регулярно пересматривается, дополняется, – продолжает Роберт Михайлович. – Строгое соблюдение клинических рекомендаций позволяет добиваться лучших исходов у больных.
Не заметил болезни
Роберт Михайлович подводит нас к рабочему компьютеру, где хранится вся информация о пациентах. Вот один из недавних поступивших – К. Его доставили в кардиоотделение около десяти часов утра, а уже через несколько часов он лежит в палате после операции. Доктор показывает видеокадры – на экране видно, как после хирургического вмешательства восстанавливается кровоснабжение сердца.
Причем сроки на восстановление пациентов заметно сократились. Если еще в 2010-м пациента «держали» в стационаре 17 дней, то сейчас (конечно же, в зависимости от сложности случая) человек находится под присмотром врачей 5–6 дней, в ряде случаев возможна выписка уже на третьи сутки лечения.
– Это не просто дань принятым стандартам, – говорит наш собеседник. – Пациентам иногда даже вредно залеживаться в стационаре. Просто потому, что это и определенная психологическая травма, недостаток взаимодействия с родственниками, это риски госпитальной инфекции и тромбоэмболических осложнений. Восстановление пациентов благодаря современным методам лечения происходит так быстро, что у многих пациентов фаза отрицания болезни не успевает перейти в фазу принятия. «Его зачем-то сюда привезли, для чего-то стент поставили, ведь он здоров, а теперь еще должен принимать какие-то таблетки».
Пациенты теперь, в отличие от прошлых лет, даже не успевают врачам написать спасибо в книге отзывов, в то время как раньше она быстро заполнялась словами благодарности и приходилось постоянно заводить новую. А докторам, как и всем людям, очень важно получать подтверждение, что они делают важное дело.

Взрывная натура?
Кто в наибольшей степени рискует «схватить» инфаркт, ответить однозначно нельзя. По словам Роберта Михайловича, их еще в студенчестве учили, что есть психологические типы личности. Например, тип «А» – это прогрессивные, очень деятельные люди, испытывающие высокий уровень стресса. Но на практике это не подтверждается. Возраст тоже не показатель: среди пациентов люди широчайшего возрастного диапазона – от 20 до 100 лет.
– У нас сейчас в центр попадает очень много молодых людей, есть также непонятные казуистические случаи, – продолжает Роберт Михайлович. – Например, в начале моей врачебной практики ко мне попал 17-летний пациент, у которого случился инфаркт на фоне употребления запрещенных веществ марихуаны и амфетамина. А вот недавно оказался пациент, у которого инфаркт был спровоцирован укусом змеи. Это скорее не психологическая травма, а особенности действия яда, который спровоцировал коронарный тромбоз.
Еще есть такое заболевание – стрессовая кардиопатия, когда переживания приводят к состоянию, которое очень напоминает инфаркт, но таковым не является. Впервые это явление было описано в Японии в начале 90-х годов. А сейчас с подобными случаями мы сталкиваемся постоянно. Среди потока поступающих к нам раз в 5–10 дней обязательно появляется женщина (хотя у мужчин это тоже случается), у которой боль в сердце возникает на фоне стресса.
Пропили здоровье
Роберт Михайлович убежден, что значение имеет образ жизни, который ведет человек. Привычка курить, в том числе электронные сигареты, употреблять алкоголь в большом количестве, мало двигаться – все это сокращает человеческое здоровье. Если не хватает силы воли отказаться от вредных привычек, говорит он, то хотя бы надо сократить употребление алкоголя и число выкуренных сигарет. И, конечно, надо учиться справляться со стрессом.
– Надо постараться выработать такие психологические установки, чтобы реагировать на события без негативных эмоций. Надо стараться (или даже заставлять себя) свой негативный опыт оценивать с позитивной стороны. Это, я считаю, как минимум, повысит ваш уровень ощущения своего собственного счастья, а положительный настрой улучшает самочувствие, – говорит Роберт Михайлович.
А если уж случился инфаркт, надо незамедлительно обращаться к врачу.
– За свое здоровье в первую очередь отвечает сам человек, – подчеркивает заведующий кардиологическим отделением с ПРИТ. – Доктор только помогает пациенту лечиться. Вот эти установки надо детям давать со школы. Важно также всем знать, как распознать признаки инфаркта или инсульта. Если возникла боль в грудной клетке и продолжается больше 5 минут или отмечается серия коротких эпизодов боли в грудной клетке, нужно сразу вызвать «скорую». Те же действия необходимы при внезапной одышке (ощущении нехватки воздуха). Не надо ставить самому себе диагноз, это должен делать специалист!